Correlación del volumen lesional con OCT y la agudeza visual en pacientes con retinopatía solar
Dres. Lara Medina J1, Ispa Callén C1, Celis Sánchez J1, García Torre M1, Domínguez Fernández MJ1, Núñez Sánchez A1, González del Valle F11 Servicio de Oftalmología. Hospital La Mancha Centro. Alcázar de San Juan (Ciudad Real).
Introducción
La retinopatía solar es un daño fotoquímico de la retina producido por la observación directa o indirecta del sol, situación que puede ocurrir tras la exposición de la población a eclipses solares (1).
En estos pacientes, el daño retiniano parece ser secundario a la sobreexposición de la mácula a luz de longitud de onda corta, como es la luz ultravioleta A y la luz azul visible (2).
Los principales factores de riesgo para el desarrollo de retinopatía solar son la edad (3), la emetropía o baja hipermetropía y la ingesta de fármacos fotosensibizadores (4).
Los pacientes con retinopatía por eclipse pueden referir un abanico amplio de síntomas entre los que se incluyen metamorfopsias, discromatopsias, micropsias, disminución de la agudeza visual, cefalea y escotomas (5). En la exploración de dichos pacientes encontramos que en los primeros días existe una mancha blanco-amarillenta en la zona foveal, para posteriormente convertirse a las 3-4 semanas en una depresión foveal de 100-200 µm de coloración rojiza (1).
Estudios previos han mostrado distintos tipos de imágenes mediante tomografía óptica de coherencia (OCT) en casos de retinopatía solar, obteniendo distintas imágenes según el tiempo desde la exposición. Así en las fases iniciales, se ha observado un incremento de la reflectividad de las capas internas de la retina, así como el hallazgo de una pequeña zona redondeada hiperreflectiva en el vítreo prefoveolar. En las fases tardías, se ha descrito con OCT una reducción de la reflectividad de las capas internas de la retina y del epitelio pigmentario (6).
Sin embargo, ningún estudio ha relacionado el tamaño de la lesión aguda inducida por el sol con la agudeza visual del paciente. Con este estudio se pretende valorar si el volumen de la lesión medida con OCT se correlaciona con la agudeza visual.
Material y métodos
Nuestra publicación la hemos realizado sobre 9 pacientes diagnosticados de retinopatía solar tras acudir al servicio de oftalmología del hospital La Mancha Centro (Alcázar de San Juan, Ciudad Real). Los exámenes exploratorios incluyeron la medición de la mejor agudeza visual corregida, una tonometría de aplanación por contacto, el estudio del polo anterior, el fondo de ojo mediante midriasis farmacológica y un OCT macular (Stratus OCT 3, Carl Zeiss).
Mediante el programa informático MATLAB® 7 se ha calculado en la imagen obtenida con el OCT el volumen de píxeles que medía la lesión hiperreflectante a nivel foveal y se ha comparado dicho valor con la mejor agudeza visual corregida del paciente. Se realizaron 6 cortes lineales sobre la fóvea con el OCT para posteriormente convertirlos con dicho software en una figura en 3D a la que se obtuvo el volumen mediante análisis trigonométrico (fig. 1). Posteriormente, se relacionó dicho volumen de píxeles con la mejor agudeza visual corregida del paciente mediante el test de correlación para muestras no paramétricas, calculando la Rho de Spearman, con un valor de significación de p ≤ 0,05.
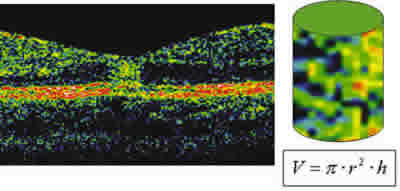
Fig. 1. Imagen obtenida mediante OCT y recreación en 3D mediante el software MATLAB® permitiendo el cálculo del volumen lesional.
Resultados
Nueve pacientes fueron incluídos en nuestro estudio, cuyos datos demográficos se resumen en la tabla I. La agudeza visual media medida con el test de Snellen fue de 0,65 ± 0,29. Todos los pacientes presentaron una lesión foveolar hiperreflectante de aspecto cúbico al ser explorados con el OCT durante la fase aguda. El volumen medio de píxeles de dicha lesión calculado mediante el analizador de imágenes MATLAB® fue de 6.997,62 ± 4.662,229.

Para estudiar si existe una relación entre el volumen de la lesión retiniana y la agudeza visual se ha empleado el test de correlación para muestras no paramétricas, al ser el tamaño muestral reducido. El resultado fue un coeficiente de correlación negativo estadísticamente significativo (p < 0,05) con un valor de Rho de Spearman de -0,793.
Discusión
Numerosos casos de pérdida de visión tras la observación de eclipses han sido comunicados en la literatura (7). Se han realizado estudios de exposición solar en pacientes cuyos ojos iban a ser enucleados para estudiar el daño sobre la retina. En estos pacientes a las 38-48 horas, se describen cambios histológicos en las células de epitelio pigmentario de la retina y en menor medida pequeños cambios tubulovesiculares en los segmentos externos de los fotorreceptores y agregados microvesiculares en los segmentos internos de los mismos. Se ha observado también que el epitelio pigmentario de la retina comienza a regenerarse rápidamente tras la exposición severa a luz solar, restableciéndose la barrera hematorretinana. Los fotorreceptores, sin embargo, comienzan a degenerarse y desaparecer en una fase más tardía tras la exposición (7).
En estudios previos se han descrito tres tipos de mecanismos lesivos de la retina por la exposición a la luz intensa, como son el térmico, mecánico y el mecanismo fotoquímico (1). De dichos mecanismos, se piensa que el daño retiniano fundamentalmente se produce por el efecto fotoquímico generado por la luz azul y en menor medida por el efecto térmico (7). Este efecto dañino sobre la retina depende en gran medida de la intensidad, duración y el espectro de la luz expuesta (7).
El diagnóstico del cuadro de retinopatía solar puede resultar sencillo al referir los pacientes claramente el antecedente epidemiológico de exposición prolongada al sol, sin embargo, la exploración del fondo de ojo sólo muestra mínimas alteraciones a nivel foveolar difíciles de detectar, por lo que en ciertos casos podría ser complicado su diagnóstico. El OCT puede ayudar al oftalmólogo en el diagnóstico de este cuadro, como ya ha sido puesto de manifiesto por otros autores (8), ya que durante la fase aguda aparece una lesión característica, detectándose un aumento de la reflectividad en las capas internas de la retina, lo que se corresponde con el área de daño inducido por la exposición a la luz.
En cuanto a relación entre el daño funduscópico de la retina y la agudeza visual del paciente existen datos contradictorios en la literatura; así algunos autores encuentran relación entre ambos parámetros a las dos semanas de la exposición solar (9), aunque otros autores han sido incapaces de reproducir dicha relación. En nuestro estudio establecemos una correlación inversa entre el volumen de la lesión medido con el OCT y la agudeza visual del paciente. De esta forma, a mayor volumen lesional, el paciente presentaba una peor agudeza visual (fig. 2).
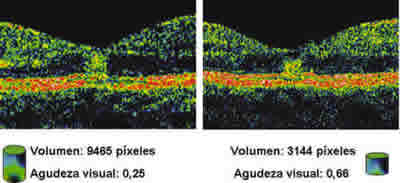
Fig. 2. Relación del tamaño lesional medido en píxeles y la agudeza visual.
Un resultado similar entre nuestro estudio y otros previos (9) es el constatar que el daño retiniano no es permanente en la mayoría de los pacientes. En nuestro trabajo, el 100% de los pacientes presentaba una agudeza visual de la unidad, si bien dos de los mismos continuaba refiriendo la existencia de una escotoma pericentral. Atmaca et al. señalaron que la recuperación de la visión fundamentalmente ocurría durante el primer mes tras la exposición, no encontrando mejorías visuales después de dicho período (9). Estos autores también demostraron que la recuperación visual total dependía de la agudeza visual de los pacientes tras el daño solar, de forma que aquellos pacientes con visión de 0,4 o mejor recuperaban su visión de 10/10. Nuestro estudio es concordante con dichos datos, ya que la mayoría de nuestros pacientes mostraban una agudeza visual tras la exposición al eclipse mayor a 0,4, lo que explica la alta tasa de recuperación observada por nosotros. Este buen pronóstico visual puede ser atribuido a la resistencia de los conos foveales al daño fotoquímico y a la rápida recuperación del epitelio pigmentario de la retina (7).
Conclusión
Los resultados de nuestro estudio señalan que el OCT permite caracterizar la retinopatía solar durante la fase aguda al mostrar una imagen peculiar. Además, encontramos una relación entre el volumen de la lesión y la agudeza visual del paciente, por lo que dicha prueba diagnóstica puede ser utilizada tanto para establecer el diagnóstico como para realizar el seguimiento de estos pacientes.
Bibliografía
- Gass JD. Stereoscopic Atlas of Macular Diseases. 4th ed. Missouri: Mosby-Year Book Inc; 1997.
- Sparrow JR, Cai B. Blue light-induced apoptosis of A2Econtaining RPE: involvement of caspase-3 and protection by Bcl-2. Invest Ophthalmol Vis Sci 2001; 42: 1356-62,
- Weisse I, Stötzer H, Seitz R. Age- and light-dependent changes in the rat eye. Virchows Arch A Pathol Anat Histol 1974; 362: 145-56.
- Roberts JE. Ocular phototoxicity. In Marzuli FN, Maibach HI (eds): Dermatotoxicology. Washington DC, Taylor and Francis, 1996; 307-313.
- Istock TH. Solar retinopathy: a review of the literature and case report. J Am Optom Assoc 1985; 56: 374-381.
- Codenotti M, Patelli F, Brancato R. OCT findings in patients with retinopathy after watching a solar eclipse. Ophthalmologica 2002; 216: 463-466.
- Wu J, Seregard S. Photochemical damage of the retina. Surv Ophthalmol 2006; 51: 461-481.
- Calvo-Gonzalez C, Reche-Frutos J, Santos-Bueso E, Diaz-Valle D, Benitez-del-Castillo JM, Garcia-Sanchez J. Optical coherence tomography in solar eclipse retinopathy. Arch Soc Esp Oftalmol 2006; 81: 297-300.
- Atmaca LS, Idil A, Can E. Early and late visual prognosis in solar retinopathy. Graefes Arch Clin Exp Ophthalmol 1995; 233: 801-804.