Valor del OCT en el diagnóstico y tratamiento de la patología macular
Clement Fernández F
Madrid
La topografía de coherencia óptica (OCT) ha permitido visualizar in vivo la estructura de la retina facilitando el diagnóstico tanto de las membranas epirretinianas (MER) como del agujero macular (AM) en sus distintos tipos y estadios. El OCT ha sido fundamental en el conocimiento de ciertas maculopatías traccionales como la miópica casi desconocida antes de la aparición del mismo. Los nuevos OCT de tipo espectral, presentan una mayor capacidad para valorar tanto la interfase vitreorretiniana como especialmente las capas externas de la retina. La correlación entre los datos aportados por los OCT de dominio espectral (sd-OCT) y la situación funcional de la retina pre y postquirúrgica han introducido nuevos factores pronósticos en la cirugía de la patología macular. Vamos a describir el papel de la OCT tanto en el diagnóstico como en el pronóstico funcional en dos patologías de la interfase vitreorretiniana, las membranas epirretinianas y el agujero macular.
A) Papel del OCT en las Membranas epiretinianas maculares
I) Papel del OCT en el diagnóstico
– Las membranas epirretinianas pueden aparecer aisladas o asociadas a una tracción vitreorretiniana. Así mismo las MER pueden asociarse a un pseudoagujero, un agujero lamelar o incluso un agujero completo (fig. 1).
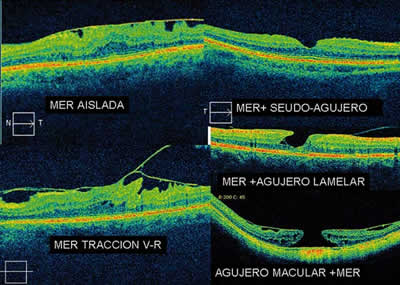
Fig. 1. OCT de los tipos de membranas epirretinianas.
– El OCT ha permitido aumentar la capacidad diagnóstica en las MER que se visualizan con esta técnica en el 85,7% de los casos frente al estudio clínico con biomicroscopía en que solo se diagnostican en un 76,8%, siendo los OCT-sd aun mas sensibles en el diagnóstico de las MER que los OCT de dominio temporal (1). Así mismo el OCT-sd es mas sensible que la biomicroscopía en el diagnóstico de un edema quístico de la retina (83,3% versus 67,9%) y sin necesidad de realizar otras técnicas mas complejas y con mayor morbilidad como la AFG.
II) Alteraciones producidas por la MER en la retina
1) La MER aparece como una línea hiperrefringente por encima de la capa de fibras nerviosas. La adherencia de la MER a la retina es variable. En unos casos esta es difusa y si la MER es además gruesa la adherencia es alta y dificulta su extracción quirúrgica (2). La presencia de puentes de adherencia nos facilita su extracción, no solo porque nos permite el coger la membrana para su extracción sin lesionar la retina sino porque la adherencia está disminuida. En cambio en estos casos frecuentemente queda la MLI sin extraer, tras quitar la membrana.
2) Las MER producen además las siguientes alteraciones en la retina:
– Pliegues de la MLI – que pueden visualizarse con los nuevos OCT de dominio espectral.
– Engrosamiento de la retina que afecta a todas las capas, con pérdida del embudo macular. El engrosamiento de la nuclear interna por encima de las 50 micras ha sido correlacionado con la presencia de metamorfopsia (3).
– Quistes intrarretinianos.
– Desprendimiento neurosensorial foveal.
– Alteraciones de la retina externa: en la que incluimos la disrupción de la línea IS/OS (unión del artículo interno y externo de los fotorreceptores), los cambios pigmentarios y atrofia del epitelio pigmentario de la retina y la presencia de depósitos amarillentos hipo-autofluorescentes que aparecen en las MER crónicas (4) y que suelen asociarse a un peor resultado funcional tras la cirugía (figs. 2a y b).
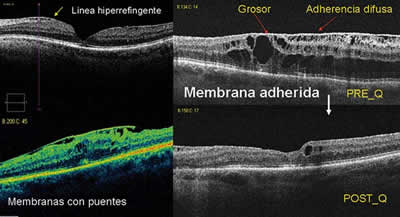
Fig. 2A. Alteraciones en el OCT producidas por las membranas epirretinianas.
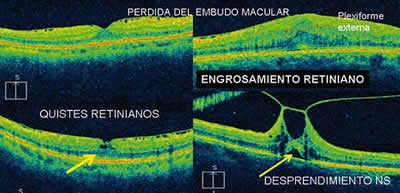
Fig. 2B. Alteraciones en el OCT producidas por las membranas epirretinianas.
III) Cambios en el OCT tras la cirugía de las MER
1) Cambios producidos: Se produce una reducción del grosor retiniano, aunque en la mayoría de los casos (79,2%) este permanece aumentado, manteniéndose un aplanamiento del embudo macular.
– Cambios en la IS/OS: Estos dependen de la situación de la IS/OS prequirúrgica. En aquellos casos con alteraciones en la IS/OS prequirúrgica (ausencia o discontinuidad), en un 75% la IS/OS se mantenía alterada tras la cirugía y al revés aquellos con IS/OS prequirúrgico normal en un 75% mantenían la línea IS/OS normal tras la cirugía. En aquellos casos con IS/OS normal prequirúrgico en los que se alteraba la IS/OS post-cirugía, no mejoraban funcionalmente (5).
– Edema quístico retiniano.
– Cambios en la capa de fibras nerviosas, con una reducción sectorial de la misma, e irregularidades especialmente en los casos en los que se ha pelado la membrana limitante interna (fig. 3).
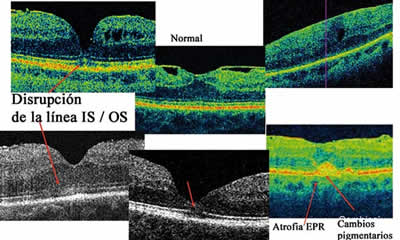
Fig. 3. Cambios en el OCT de las membranas tras la cirugía.
2) Factores pronósticos:
Los factores pronósticos clínicos, sin incluir el OCT, en la cirugía de las MER que han demostrado ser útiles para valorar un buen resultado postquirúrgico son:
– La pérdida moderada de la agudeza visual (entre 0,3 y 0,6).
– El tiempo de evolución corto inferior a un año.
– La progresión rápida de los síntomas.
EL OCT ha permitido introducir otros factores de buen pronóstico como son:
– El engrosamiento entre 300 y 400 micras (6).
– La falta de discontinuidad de la línea IS/OS (7,8). En el 98 % de los pacientes con IS/OS normal postquirúrgica se produjo una mejoría de la AV > a 2 líneas. La MAVC (mejor agudeza visual corregida) fue de LM 0,472 ± 0,231 para el grupo con disrupción del IS/OS y de LM 0,173 ± 0,149 para el grupo con IS/OS intacto. En cambio solo uno de los pacientes con IS/OS prequirúrgica normal en los que se produjo una alteración del IS/OS tras la cirugía mejoraron su visión.
– La falta de depósitos amarillentos subfoveales (4).
– La presencia de una MER delgada.
– La falta de desprendimiento neurosensorial foveal.
B) Papel del OCT en el agujero macular
EL OCT no solo ha permitido confirmar la clasificación propuesta por D. Gass, sino que ha contribuido a demostrar el papel de la tracción vítrea puntual sobre la fovea. Es necesario revisar mediante OCT el ojo contralateral, ya que el agujero macular senil es bilateral en un 10 al 13% de los casos, para valorar la tracción del vítreo sobre la fovea y la extensión de dicha tracción. Cuanto mas pequeña es la extensión de la tracción vitreo-macular mayor es el riesgo de bilateralización del agujero.
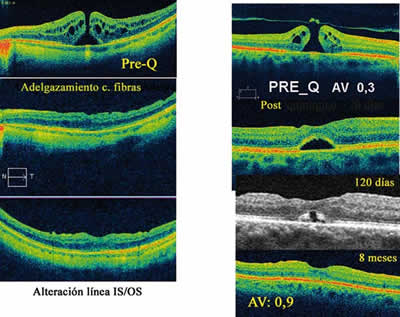
Fig. 4. Agujero macular cambios en el OCT postquirúrgicos: adelgazamiento de la capa de fibras nerviosas y desprendimiento neurosensorial transitorio.
I) Cambios producidos en la retina externa en el OCT de los agujeros maculares
– Se aprecia un edema intrarretiniano que afecta tanto a las capas externas, como internas de la retina y un desprendimiento neurosensorial (DNS) alrededor del agujero.
– Pérdida de la línea IS/OS que es mas extensa que el agujero y que el DNS, en general la extensión de la ausencia de la línea IS/OS es de unas 2.181 micras de diámetro (9).
II) Cambios en el OCT macular de los agujeros intervenidos y cerrados
– El estudio mediante sd-OCT de agujeros cerrados han demostrado distintas alteraciones, algunas reversibles (10).
a) Alteración de la línea IS/OS: esto es bastante constante con un defecto de dicha línea en un diámetro de 660 micras sin que ello se correlacione con la agudeza visual final. Sin embargo en los casos con mejor AV >7/10 el 80% tenían la IS/OS intacta (más frecuente en los agujeros de estadio 2 operados) (11).
b) Desprendimientos neurosensoriales subfoveales o falta de cierre posterior. En estos casos conviene valorar su evolución pues pueden desaparecer con mejoría de la agudeza visual.
c) Relleno del centro del agujero con un tejido hiperreflectante que parece corresponder a una proliferación glial siempre de mal pronóstico desde el punto de vista funcional al faltar los fotorreceptores centrales dejando un escotoma central.
d) Membranas epiretinianas residuales que si bien no tienen influencia en la agudeza visual final si lo pueden tener en la frecuencia de las recidivas.
e) Defectos de las capas de fibras nerviosas con adelgazamientos focales (14%).
Bibliografía
- Do DV, Cho M, Nguyen QD, Shah SM, Handa JT, Campochiaro PA, Zimmer-Galler I, Sung JU, Haller JA. Impact of optical coherence tomography on surgical decision making for epiretinal membranes and vitreomacular traction. Retina 2007; 27: 552-6.
- Hattenbach LO, Höhn F, Fulle G, Mirshahi A. Preoperative assessment of topographic features in macular pucker using high-definition optical coherence tomography Klin Monbl Augenheilkd 2009; 226: 649-53.
- Watanabe A, Arimoto S, Nishi O, Correlation between metamorphopsia and epiretinal membrana optical coherente tomography findings Ophthalmology 2009; 116; 1788-1793.
- Gomes NL, Corcostegui I, Fine HF, Chang S. Subfoveal pigment changes in patients with longstanding epiretinal membranes. Am J Ophthalmol 2009; 147: 865-8.
- Min Hee Suh, Jong Mo Seo, Kyu Hyung Park, Hyeong Gon Yu. Associations Between Macular Findings by Optical Coherence Tomography and Visual Outcomes After Epiretinal Membrane Removal Am J Ophthalmol 2009; 147: 473-480.
- Berrod JP, Poirson A. Which epiretinal membranes should be operated? J Fr Ophtalmol 2008 Feb; 31: 192-9.
- Min Hee Suh, Jong Mo Seo, Kyu Hyung Park, Hyeong Gon Yu. Associations Between Macular Findings by Optical Coherence Tomography and Visual Outcomes After Epiretinal Membrane Removal Am J Ophthalmol 2009; 147: 473-480.
- Y Mitamura, K Irano, T Baba S Yamamoto. Correlation of visual recovery with presence of photoreceptor inner/outer segment junction in optical coherence images after epiretinal membrane surgery Br. J. Ophthalmol 2009; 93: 171-175.
- Chang LK, Koizumi H, Spaide RF. Disruption of the photoreceptor inner segment– outer segment junction in eyes with macular holes. Retina 2008; 28: 969-975.
- Ko TH, Witkin AJ, Fujimoto JG, Chan A, Rogers AH, Baumal CR, Schuman JS, Drexler W, Reichel E, Duker JS. Ultrahigh-resolution optical coherence tomography of surgically closed macular holes. Arch Ophthalmol 2006; 124: 827-36.
- Kitaya N, Hikichi T, Kagokawa H, Takamiya A, TakahashiA, Yoshida A. Irregularity of photoreceptor layer after successful macular hole surgery prevents visual acuity improvement. Am J Ophthalmol 2004; 138: 308-310.