Tomografía computerizada en oftalmología
Dr. Colás-Tomás T 1
1 Residente del Servicio de Oftalmología. Hospital 12 de Octubre. Universidad Complutense. Madrid.
A la hora de solicitar cualquier prueba de imagen, y en el caso que nos concierne una tomografía computerizada (TC), debemos proporcionar al radiólogo la máxima información posible (hallazgos clínicos, diagnóstico diferencial, sospecha de localización) para optimizar el estudio y la interpretación de la imagen. No debemos olvidar que la información que esperamos obtener de esta prueba debe tener utilidad para el tratamiento del paciente o para precisar el pronóstico de la historia natural de su enfermedad y no debe ser asequible por otros medios mas simples o económicos.
La TC fue introducida por primera vez en 1972. Se basa en el empleo de haces de rayos X para obtener valores de la densidad del tejido a partir de los cuales se forman imágenes detalladas en secciones transversales mediante un ordenador. Las imágenes son adquiridas por la rápida rotación de un tubo de rayos X alrededor del paciente. Los tejidos más densos, como los huesos, se observan más brillantes y blancos y los tejidos menos densos, como el aire, lo hacen de forma más oscura (1,2).
En nuestra especialidad, el TC orbitario y el TC craneal son los dos tipos más solicitados, y siempre debemos especificar en la petición si queremos incluir sólo uno de ellos o ambos. El TC orbitario se diferencia del TC craneal en que las imágenes se obtienen desde ángulos distintos y con cortes más finos. El plano coronal y axial son los dos más utilizados, aunque también podemos obtener en la reconstrucción planos sagitales. Para un buen estudio anatómico y patológico, debemos solicitar al menos 2 planos, ya que en ocasiones ciertas patologías pueden no ser diagnosticadas o incompletamente estudiadas. Tal es el caso por ejemplo de un paciente con enfermedad tiroidea, donde en el plano axial (fig. 1) observamos sólo afectación de los músculos rectos medios de ambas órbitas, y sin embargo en el plano coronal (fig. 2) observamos que también están afectados los rectos superiores e inferiores.
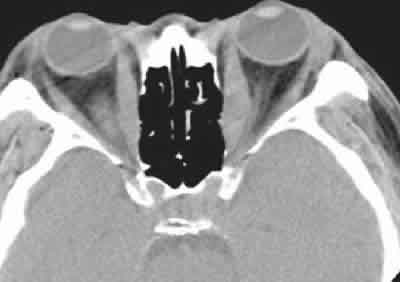
Fig. 1.
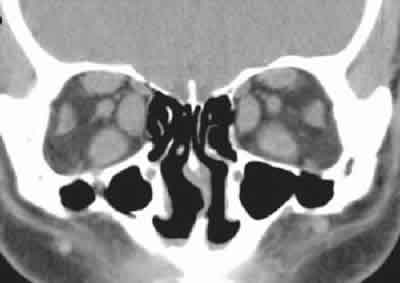
Fig. 2.
Actualmente disponemos de reconstrucciones tridimensionales que nos facilitan la preparación de abordajes quirúrgicos y de análisis anatómicos más detallados. Pero no debemos obviar que en ocasiones no detectan patología sutil, como es el caso de pequeñas fracturas. De ahí que sea necesaria su interpretación junto con imágenes en dos dimensiones.
El Iodo (I) es el contraste utilizado en el TC. En pacientes con reacciones alérgicas anteriores al contraste yodado o con historia de fracaso renal su utilización puede estar contraindicada. Generalmente, el uso de TC con contraste mejora la sensibilidad y especificidad de la prueba, excepto en:
- Hemorragias agudas intracraneales (fig. 3) o intraorbitarias: donde la TC sin contraste es mejor para detectar la hiperdensidad de la sangre.
- Traumatismos: en casos de fracturas orbitarias (fig. 4) o neuropatías ópticas traumáticas, la alta densidad radiológica del hueso hace innecesario el uso del contraste.
- Enfermedad tiroidea: el empleo de I puede incluso interferir en el tratamiento y en la evolución de la enfermedad.
- Localización de cuerpos extraños (CE) intraorbitarios o intraoculares: el propio CE proporciona contraste suficiente para su detección.
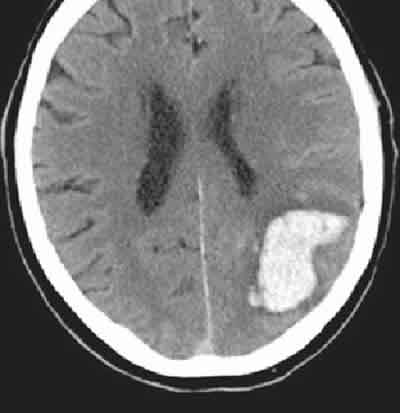
Fig. 3.
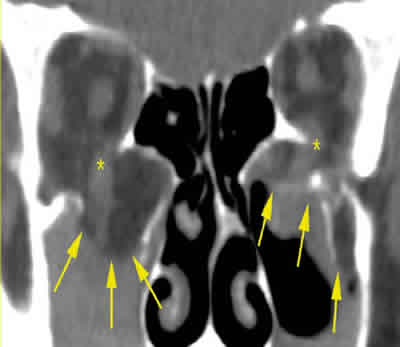
Fig. 4.
La TC es una prueba rápida y de fácil acceso, relativamente económica, que proporciona buena resolución espacial. Sin embargo, podemos encontrar dificultad en la obtención de imágenes en determinados planos o en localizaciones como el vértice orbitario, senos cavernosos o fosa craneal posterior. Tampoco debemos olvidar que la realización de una TC no es inocua, ya que el paciente recibe una cantidad de radiación ionizante no despreciable. No es una prueba tan sensible como la resonancia magnética nuclear (RM) en el estudio de tejidos blandos o patología cerebral, por eso la RM sigue siendo la prueba de elección en patología neuroftalmológica (3). Aún así la TC sigue siendo preferible en las siguientes situaciones:
1. Estudio de alteraciones óseas: fracturas, hiperostosis, agenesia del ala del esfenoides en neurofibromatosis 1, craneosinostosis, enfermedades del seno paranasal, destrucción o erosiones óseas.
2. Estudio de calcificaciones: retinoblastomas (fig. 5), craneofaringiomas, drusas del nervio óptico.
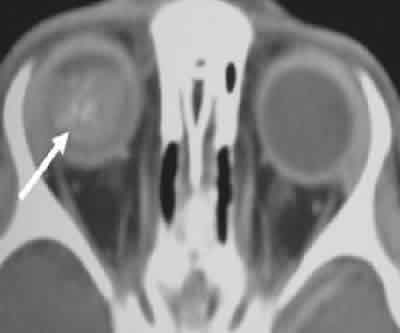
Fig. 5.
3. Detección de hemorragias intracraneales agudas: la TC sin contraste sigue siendo la prueba más utilizada en el estudio de hemorragias subaracnoideas, por su rapidez y por los artefactos que en una RNM pueden aparecer en un paciente agitado.
4. Situaciones de urgencia: traumatismos craneales y orbitarios, cefaleas agudas, defectos del campo visual o pérdidas agudas de visión, proptosis, infartos cerebrales agudos, apoplejía pituitaria, abscesos cerebrales, papiledema. Aunque en este tipo de situaciones, la TC sea la primera prueba a realizar por su accesibilidad y rapidez, normalmente el estudio se debe complementar con la realización de una RM posterior.
5. Patología orbitaria: la TC muchas veces resultará suficiente en el estudio de patología orbitaria como la enfermedad ocular tiroidea, tumores (fig. 6) o pseudotumores orbitarios o patología relacionada con los senos.
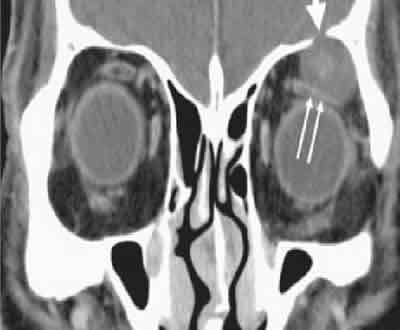
Fig. 6.
6. Cuando esté contraindicada la RM: ante la sospecha de cuerpos extraños ferromagnéticos, en pacientes portadores de marcapasos, válvulas cardiacas metálicas, grapas vasculares intracraneales, implantes cocleares o en pacientes que sufran de claustrofobia.
Bibliografía
- Lee AG, Brazis PW, Garrity JA, White M. Imaging for neuro-ophthalmic and orbital disease Am J Ophthalmol 2004; 138: 852-862.
- Lee AG, Johnson MC, Policeni BA, Smoker WRK. Imaging for neuro-ophthalmic and orbital disease- a review. Clin Experiment Ophthalmol 2008 Nov 5 [Epub ahead of print].
- Osborn AG, Blaser S, Salzman KL. Diagnostic Imaging Series. Brain. WB. Saunders: Philadelphia . 2004.