Toxina botulínica, redefiniendo su utilidad
González Martín-Moro J1
1 Servicio de Oftalmología. Hospital de la Princesa. Madrid.
Resumen
Objetivo: Determinar la utilidad de la toxina botulínica en el tratamiento de las parálisis oculomotoras.
Métodos: Revisión sistemática de la literatura relacionada en los últimos años. Introduciendo los términos oculomotor palsy y botulinum toxin en pubmed, aparecen un total de 56 artículos, la inmensa mayoría de los cuales representan series de casos. La mayor parte de la literatura se refiere a la parálisis del VI pc.
Resultados y Conclusiones: No existe evidencia científica sólida que soporte el uso de la toxina botulínica en las parálisis del VI par craneal. La mayor parte de los estudios recogen de forma retrospectiva pequeñas series de casos (evidencia grado 4). El estudio casos-control más relevante demuestra un pronóstico muy similar en los pacientes tratados que en los no tratados (tasa de recuperación: 86% vs 80%, evidencia grado 3b). El artículo más sólido (estudio de cohortes, prospectivo, y aleatorizado, evidencia grado 2b) es el publicado por Holmes en el año 2000, en el que encuentra una tasa de recuperación muy similar entre el grupo tratado y el no tratado (71% vs 73%). Por todo ello, se concluye que en caso de existir un efecto beneficioso, éste debe ser de pequeño grado.
Palabras clave: Parálisis oculomotora, toxina botulínica, contractura muscular, parálisis de sexto par craneal.
Introducción
El objetivo del presente trabajo es valorar la posible utilidad de la toxina botulínica en el tratamiento de las parálisis oculomotoras. Desde que en 1985 Scott utilizara por primera vez la toxina en el tratamiento de la parálisis del músculo recto lateral, las indicaciones del procedimiento han ido ampliándose (1). En la actualidad las parálisis oculomotoras constituyen una de las indicaciones más frecuentes para la inyección de toxina botulínica y es muy abundante la literatura publicada en relación con el tema. Sin embargo la falta de un gran ensayo clínico hace que hoy por hoy no quede claro si el procedimiento resulta eficaz (2).
Una teoría fisiopatológica no aporta evidencia científica (2)
Supuestamente, tras la parálisis de un músculo extraocular, el músculo antagonista del afectado reduciría su longitud, produciéndose cierto solapamiento de los sarcómeros y en consecuencia, cambios anatomopatológicos irreversibles (fibrosis muscular), que impedirían el reestablecimiento del paralelismo tras la recuperación de la parálisis. En su trabajo pionero, Scott argumentaba que la toxina evita la aparición de la contractura en el músculo antagonista (1). Este razonamiento explicaría el porqué la toxina se comporta en las parálisis de una forma tan diferente a como lo hace en el resto de los procesos. En el resto de las patologías (blefarospasmo, espasmo hemifacial, hiperhidrosis ), la toxina botulínica produce un efecto terapéutico transitorio y su efecto es paliativo. Sin embargo, en las parálisis oculomotoras y en los estrabismos infantiles se especula acerca de un posible efecto curativo, y ese efecto se basaría en la prevención de la contractura. Sin embargo, tanto las teorías fisiopatológicas como las opiniones de expertos, aunque resulten muy atractivas, como en este caso, aportan evidencia científica de muy bajo grado (grado 5) (2). Recordemos por un momento lo sucedido con los ensayos ONTT (optic neuritis treatment trial) e IONDT (Ischemic Optic Neuropathy Decompression Trial) que estudiaron el manejo de la neuropatía óptica isquémica y la neuritis desmielinizante y que echaron por tierra teorías fisiopatológicas también muy atractivas.
El comportamiento tan peculiar de la toxina en este grupo de patologías, se ha justificado hasta el presente, suponiendo que la toxina botulínica impedía la contractura del músculo antagonista. Sin embargo hoy en día es más que razonable poner en duda la existencia de este proceso y sobre todo su carácter irreversible. Por lo tanto la primera pregunta que debemos hacernos a la hora de abordar este tema, es si verdaderamente existe la contractura.
¿Existe verdaderamente la contractura?
Cualquiera que haya trabajado un tiempo en el ámbito de la Neuroftalmología y la Estrabología es consciente de que las parálisis oculomotoras tienen en líneas generales buen pronóstico, y que las contracturas en caso de existir son fenómenos fisiopatológicos infrecuentes. Por lo tanto, esta interesante teoría fisiopatológica hoy por hoy no resulta sólida por las siguientes razones:
1. No se han documentado esos supuestos cambios histológicos irreversibles desde el punto de vista anatomopatológico, ni tampoco radiológico.
2. No se puede cuantificar. Hoy por hoy, el diagnóstico de la contractura se sigue basando en algo tan subjetivo y cuestionable como el test de ducción pasiva.
3. Algunos estudios demuestran la utilidad de la toxina meses después de haberse producido la parálisis, lo cual pone en duda el carácter irreversible de los cambios histológicos desencadenados.
Método
Se lleva a cabo una búsqueda bibliográfica en Medline, introduciendo los términos oculomotor palsy, third nerve palsy, fourth nerve palsy, sixth nerve palsy, botulinum toxin. Se analizan todos los artículos publicados desde que en 1985 Scott realizara la primera comunicación.
Se estudian los resúmenes de la mayor parte de estos trabajos, y el artículo completo en el caso de aquellos que se considera que tienen una mayor relevancia. Se presta una especial atención a aquellos artículos que se refieren a la parálisis del VI par craneal por ser ésta la parálisis adquirida más frecuente y la que ha sido la estudiada con mayor profundidad.
Con posterioridad se clasificaron los artículos en función de su calidad científica para evaluar el grado de evidencia científica que aportan (tabla I) (2).
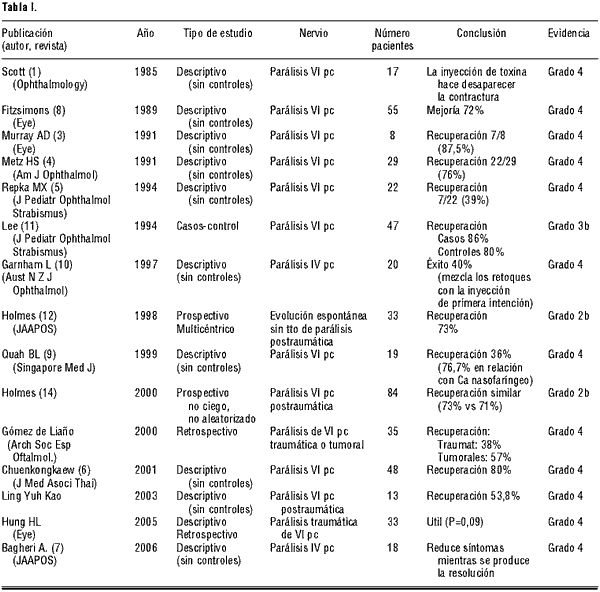
Resultados y conclusiones
La mayor parte de los trabajos publicados corresponden a pequeñas series de casos recogidos de forma retrospectiva y sin grupo control, por lo que la evidencia científica que aportan es muy baja (3-10). La parálisis más estudiada es la del VI par craneal. En muchos de los trabajos no se clasifican los pacientes en función de la etiología de la parálisis, lo que añade más confusión al análisis. La mayor parte de los artículos ofrecen unas cifras de recuperación de la parálisis tras inyección de toxina botulínica del orden del 70-80% (3,4,6,8). Encontramos tres trabajos que ofrecen tasas de recuperación muy inferiores, publicados por Quah y Graham y Repka (5,9,10). Todos ellos adolecen de un importante sesgo de referencialidad por incluir pacientes con un especial mal pronóstico. El primero de ellos se refiere a la parálisis del VI par craneal y la mayor parte de los pacientes sufrían un carcinoma nasofaríngeo, el segundo analiza la parálisis del IV par craneal y presenta cierta debilidad metodológica pues mezcla las primeras inyecciones con los retoques, por lo que los casos que tienen mal pronóstico y que no responden a un primer abordaje duplican su peso en la estadística, y el último de ellos se refiere a pacientes con una parálisis crónica de al menos cinco meses de evolución.
Un trabajo de gran interés es el publicado por Lee en el año 1994 (11). Por tratarse de un estudio de tipo casos-control, ofrece un mayor grado de evidencia científica que los previos. Después de estudiar un total de 47 parálisis de VI par craneal, Lee llega a la conclusión de que la tasa de recuperación es muy similar en los casos (pacientes sometidos a la inyección de toxina botulínica) que en los controles (pacientes que no recibieron tratamiento de ningún tipo). Puede objetarse que la etiología en la inmensa mayoría de los pacientes era isquémica, no incluyéndose ningún caso de etiología traumática o neoplásica, por lo que la conclusión debe quedar limitada a este grupo de pacientes. Este trabajo sorprendió a la comunidad científica del mismo modo que el ONTT, poniendo de manifiesto el carácter benigno del proceso.
Sin embargo otros trabajos publicados con posterioridad demuestran que incluso la parálisis del VI par craneal traumática tiene un pronóstico mejor de lo previamente referido. Un artículo de gran interés es el publicado en el año 1998 por Holmes en JAAPOS (12). Este estudio de diseño prospectivo y multicéntrico analizó la evolución espontánea de la parálisis postraumática del VI par craneal, encontrando una tasa de recuperación espontánea del 73%. Incluso en esta parálisis clasificada previamente como de especial mal pronóstico, la recuperación espontánea suele ser habitual. En un artículo publicado poco después, el mismo autor compara la evolución de aquellos pacientes que recibieron tratamiento conservador (parche, prisma u observación), frente a los que recibieron inyecciones de toxina y no encuentra diferencias significativas. El único parámetro cuya asociación resultó clara fue la severidad inicial del proceso que como es fácil entender, se asoció a un pronóstico más pobre (13,14). Este estudio, aún con sus limitaciones (la selección de los pacientes no fue ciega) tiene gran importancia por su carácter prospectivo, y es el que a falta de un meta-análisis o de un ensayo clínico, aporta un mayor grado de evidencia científica de todos los revisados.
El trabajo de Holmes además de arrojar mucha luz sobre el tema, sirvió de base para la elaboración de otros interesantes estudios. Recordemos que la tasa de éxito referida en la mayor parte de las series era del orden del 70%. Una conclusión muy habitual de muchos de estos trabajos es que el pronóstico depende de la precocidad de la inyección y de la desviación inicial (9). A la luz de este trabajo que muestra la buena evolución espontánea, incluso de las parálisis traumáticas queda claro que se trata de una conclusión totalmente sesgada. Si inyectamos la toxina precozmente, curaremos al menos a ese 80% que cura de forma espontánea. Si esperamos varios meses a realizar la inyección actuaremos sobre el 20% que no cura de forma espontánea, es decir sobre los casos que tienen especial mal pronóstico y por eso nuestros resultados serán mucho más pobres.
A través de este trabajo pretendemos redefinir el papel de la toxina botulínica en el manejo de las parálisis oculomotoras. Creemos que la toxina puede tener un papel importante en la rehabilitación del paciente y en su regreso a la vida laboral, con un coste económico muy bajo, pero en ningún caso puede afirmarse que la inyección de toxina cura o mejora el pronóstico final del paciente. En definitiva, al igual que cuando se publicó el ONTT, estos estudios ponen de manifiesto que las parálisis oculomotoras son procesos más benignos de lo que previamente se había pensado y la toxina adquiere una utilidad análoga a la de los corticoides intravenosos en las neuritis desmielinizantes.
Conclusiones
1. La mayor parte de la literatura aporta un grado de evidencia científica muy bajo.
2. Las parálisis del VI par craneal tienen buen pronóstico. Incluso la parálisis del VI par craneal traumática, calificada previamente como de especial mal pronóstico presenta una tasa de recuperación espontánea muy alta.
3. A la luz de la buena evolución espontánea de las parálisis oculomotoras, la conclusión habitual de que la precocidad de la inyección resulta clave para conseguir unos buenos resultados, resulta totalmente sesgada.
4. El papel de la toxina en las parálisis de VI par craneal queda relegado a una función meramente paliativa de los síntomas y no se puede afirmar que con esta técnica evitemos el desarrollo de contracturas, ni que mejoremos el pronóstico de la parálisis.
5. En caso de presentar un efecto beneficioso, debe tratarse de un efecto beneficioso de muy bajo grado, y quizá restringido a aquellas situaciones de especial mal pronóstico (parálisis bilaterales y parálisis completas).
6. Se precisa la realización de un gran ensayo clínico para definir de forma definitiva el papel de la toxina botulínica en las parálisis de III y IV par craneal.
Bibliografía
- Scott AB, Kraft SP. Botulinum toxin injection in the management of lateral rectus paresis. Ophthalmology 1985; 92: 676-83.
- Manterola C. Medicina basada en la evidencia. Conceptos generales y razones para su aplicación en cirugía. Rev Chil Cir 2002; 54: 550-554.
- Murray AD. Early botulinum toxin treatment of acute sixth nerve palsy. Eye 1991; 5: 45 -7.
- Metz HS, Dickey CF. Treatment of unilateral acute sixth-nerve palsy with botulinum toxin. Am J Ophthalmol 1991; 112: 381-4.
- Repka MX, Lam GC, Morrison NA. The efficacy of botulinum neurotoxin A for the treatment of complete and partially recovered chronic sixth nerve palsy. J Pediatr Ophthalmol Strabismus 1994; 31: 79-83.
- Chuenkongkaew W, Dulayajinda D, Deetae R. Botulinum toxin treatment of the sixth nerve palsy: an experience of 5-year duration in Thailand . J Med Assoc Thai 2001; 84: 171-6.
- Bagheri A, Eshaghi M. Botulinum toxin injection of the inferior oblique muscle for the treatment of superior oblique muscle palsy. J AAPOS 2006; 10: 385-8.
- Fitzsimons R, Lee J, Elston J. The role of botulinum toxin in the management of sixth nerve palsy. Eye 1989; 3: 391-400.
- Quah BL, Ling YL, Cheong PY, Balakrishnan V. A review of 5 years' experience in the use of botulinium toxin A in the treatment of sixth cranial nerve palsy at the Singapore National Eye Centre. Singapore Med J 1999; 40: 405-9.
- Garnham L, Lawson JM, O'Neill D, Lee JP. Botulinum toxin in fourth nerve palsies. Aust N Z J Ophthalmol 1997; 25: 31-5.
- Lee J, Harris S, Cohen J, et al. Results of a prospective randomized trial of botulinum toxin therapy in acute unilateral sixth nerve palsy. J Pediatr Ophthalmol Strabismus 1994; 31: 283-6.
- Holmes JM, Droste PJ, Beck RW. The natural history of acute traumatic sixth nerve palsy or paresis. J AAPOS 1998; 2: 265-8.
- Holmes JM, Beck RW, Kip KE, et al. Predictors of nonrecovery in acute traumatic sixth nerve palsy and paresis. Ophthalmology 2001; 108: 1457-60.
- Holmes JM, Beck RW, Kip KE, et al. Botulinum toxin treatment versus conservative management in acute traumatic sixth nerve palsy or paresis. J AAPOS 2000; 4: 145-9.