Flictena e inmunodeficiencia común variable
Dres. Santos-Bueso E1, Vico-Ruiz E2, Sáenz-Francés F2, Dorronzoro E2, Díaz-Valle D3, Benítez-del-Castillo JM3, Gegúndez-Fernández JA1
1 Doctor en Medicina. Hospital La Moraleja. Madrid.
2 Licenciado en Medicina. Hospital La Moraleja. Madrid.
3 Doctor en Medicina. Hospital Clínico San Carlos. Madrid.
Resumen
Caso clínico: Describimos el caso de un paciente de 10 años diagnosticado de flictena secundaria a blefaritis seborreica en el seno de una inmunodeficiencia común variable (ICV) estable en tratamiento con inmunoglobulinas mensuales. El cuadro fue tratado con cicloplejía y corticoides tópicos de baja penetrancia y remitió en dos semanas.
Discusión: Aunque se trata de procesos inmunopatogénicos diferentes (reacción de hipersensibilidad tipo IV en la flictena y reacción humoral en la ICV), planteamos en este caso clínico la posible asociación entre ambos procesos, así como una revisión de ambos.
Palabras clave: Flictena, inmunodeficiencia, blefaritis, Staphilococcus.
Introducción
La flictena, procedente etimológicamente del griego phlyctaena que significa ampolla, es un trastorno inflamatorio que afecta a la córnea o conjuntiva y se considera una respuesta de hipersensibilidad tipo IV (1).
Es un cuadro poco frecuente en la actualidad (1,2) que se observa principalmente en las primeras dos décadas de la vida. El cuadro clínico se caracteriza por fotofobia, lagrimeo y blerarospasmo que pueden llegar a ser muy invalidantes. El primer ataque suele producirse en el limbo y posteriormente pueden aparecer en córnea o conjuntiva bulbar o tarsal. En general cuanto mayor sea el niño mayor será la flictena (1,2).
La inmunodeficiencia común variable (ICV) es la segunda inmunodeficiencia primaria más frecuente y agrupa a varios síndromes que se caracterizan por una producción deficiente de inmunoglobulinas. Aunque la mayoría tienen un número normal de linfocitos B, son fenotípicamente inmaduros y no se diferencian hacia células plasmáticas maduras (3). El cuadro clínico se caracteriza por infecciones pulmonares de repetición, enfermedades intestinales como la giardiosis crónica, anemia perniciosa, neoplasias linfoides malignas, etc. El tratamiento consiste en la administración periódica de inmunoglobulinas intravenosas (3).
Caso clínico
Paciente de 10 años de edad que acudió al Servicio de Urgencias por ojo derecho (OD) rojo de una semana de evolución, con picor, escozor y leve sensación de fotofobia (fig. 1).
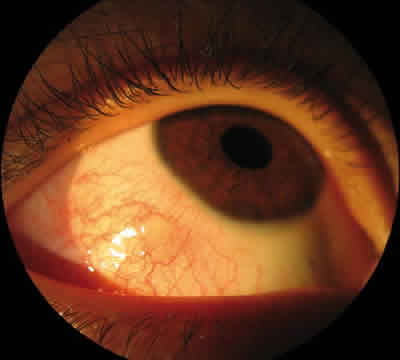
Fig. 1. Hiperemia mixta de predominio temporal inferior en torno a lesión nodular paralimbar cupuliforme.
El paciente padecía ICV en tratamiento con inmunoglobulinas mensuales sin presentar procesos infecciosos en el último año. No presentaba ningún antecedente familiar ni personal de interés, ninguna alergia y había cumplido el calendario vacunal según su edad.
En la exploración presentaba agudeza visual de la unidad en ambos ojos (AO) y en la lámpara de hendidura se apreciaba blefaritis anterior y posterior moderada en AO. En conjuntiva presentaba hiperemia mixta de predominio temporal OD con vasos confluentes en una lesión paralimbar temporal de aspecto nodular, sobreelevada y cupuliforme en cuyo centro se acumulaba fluoresceína (figs. 2 y 3).
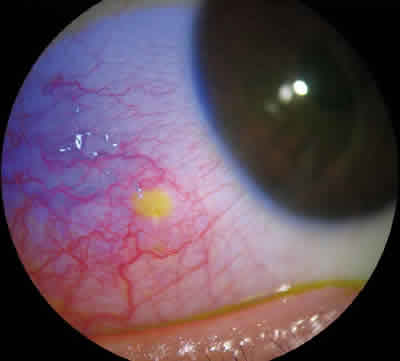
Fig. 2. Acúmulo de fluoresceína.
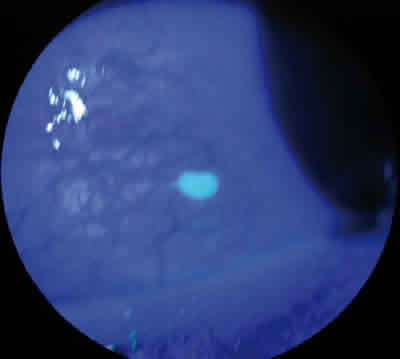
Fig. 3. Acúmulo de fluoresceína. Luz azul.
El resto de la exploración fue normal incluido resto de polo anterior, presión intraocular y fondo de ojo.
El paciente fue diagnosticado de flictena secundaria a blefaritis seborreica en el seno de una ICV estable.
Se instauró tratamiento con productos de higiene palpebral, lágrimas artificiales y corticoides de baja penetrancia (fosfatos), presentando una evolución favorable con remisión de la lesión y disminución de la hiperemia a las dos semanas (fig. 4).
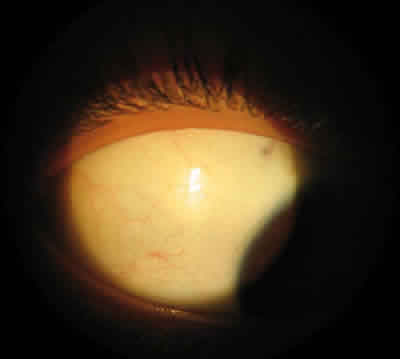
Fig. 4. Resolución del cuadro a las dos semanas de tratamiento.
Discusión
Las flictenas contienen células plasmáticas, linfocitos y macrófagos y cuando aparece necrosis son invadidas por leucocitos polimorfonucleares. Cada lesión sigue un ciclo de elevación, infiltración, ulceración y resolución con cicatrización. Suelen ser superficiales aunque también pueden extenderse hacia el estroma profundo originando graves cicatrices (1,2) y de forma crónica producir una degeneración corneal nodular de Salzmann (4).
En los casos de ataques sucesivos, éstos tienden a producirse en situación paralimbar o en el borde del pannus de procesos previos. Pueden llegar a confluir en el limbo o en la córnea, en forma de flictena errante. También puede aparecer más de una flictena que en la córnea se aprecia como un infiltrado amorfo que se ulcera y vasculariza, llegando incluso a la perforación, hecho que suele ocurrir en los casos secundarios a tuberculosis (1,2).
En el pasado la causa más frecuente era la tuberculosis pero en la actualidad se relaciona con estafilococos, adenovirus, herpes simple, linfogranuloma venéreo, parásitos, Candida albicans o Coccidioides immitis. Casi todos los cuadros se asocian en la actualidad con blefaritis seborreica anterior en la que suelen encontrarse estafilococos (1,2,5).
Deben descartarse, en el diagnóstico diferencial, la pinguécula inflamada y en los casos de flictenas corneales, la úlcera corneal infecciosa, la rosácea ocular o la queratitis por herpes simple (1).
El tratamiento primario es la eliminación de la infección desencadenante. Se debe descartar tuberculosis y realizar un cultivo del borde de los párpados. La flictena tuberculosa es sensible a los corticoides tópicos (1,2). La flictena estafilocócica suele reaparecer a pesar de la eliminación del agente en el borde del párpado. Estos pacientes presentan una buena respuesta a corticoides tópicos de baja penetrancia, tipo fosfatos, y cicloplejía que mejoran la sintomatología y minimizan las secuelas corneales (1,2,5). En los casos graves pueden utilizarse doxiciclina (100 mg, vía oral, dos veces al día) o eritromicina (250 mg, vía oral, cuatro veces al día). También pueden realizarse queratoplastias en aquellos casos de perforación o queratectomías en las cicatrizaciones centrales (1,2,5).
Aunque no está descrita la asociación causal entre la ICV y la flictena, ambos cuadros podrían estar interrelacionados. En las inmunodeficiencias está descrita una mayor incidencia de blefaritis (5) que favorecería el desarrollo de la flictena, aunque patogénicamente se trate de procesos distintos: reacción de hipersensibilidad tipo IV en la flictena y reacción humoral en la ICV.
Bibliografía
- Arffa RC. Grayson Enfermedades de la córnea. Ed Harcourt Brace, 1999; 512-515.
- Santos-Bueso E, Sáenz-Francés F. Flictena. Inflamación y alergia ocular 2005; 8: 21-22.
- Cooper MD, Schroeder HW Jr. KC. Inmunodeficiencias Primarias. In: Harrison. Principios de Medicina Interna; 16ª Edición; México, D.F.: McGraW-Hill; 2006; II: 2134-2144.
- Barraquer RI, De Toledo MC, Torres E. Distrofias y degeneraciones corneales. Ed Espaxs 2004; 88.
- Benítez del Castillo JM, Díaz-Valle D, Vico Ruiz E, Benítez del Castillo J. Blefaritis. En: Superficie Ocular, Benítez del Castillo JM, Durán de la Colina JA, Rodríguez Ares MT. LXXX Ponencia Oficial de la Sociedad Española de Oftalmología 2004; 65-76.